Le Système de Santé en Algérie

Le système de santé algérien est classé quatrième en Afrique derrière le Nigéria, la Tunisie et l’Afrique du Sud selon l’étude « Bloomberg 2019 healthiest country index »
La Santé en Algérie en chiffres:
Statistiques
| Population totale (2016) | 40,606,000 |
|---|---|
| Revenu national brut par habitant ($ internationaux PPA, 2013) | 12,990 |
| Espérance de vie à la naissance h/f (années, 2016) | 75/77 |
| Quotient de mortalité infanto-juvénile (pour 1000 naissances vivantes, 2018) | 24 |
| Quotient de mortalité 15-60 ans h/f (pour 1000, 2016) | 106/84 |
| Dépenses totales consacrées à la santé par habitant ($ int., 2014) | 932 |
| Dépenses totales consacrées à la santé en % du PIB (2014) | 7.2 |
Le système de santé en Algérie en bref
Le système de santé en Algérie est opéré par la CNAS (Caisse nationale des assurances des travailleurs salariés), la CASNOS (Caisse nationale de sécurité sociale des travailleurs des non-salariés) et la CNR (Caisse nationale des retraites). Ces trois organismes sont gérés par le ministère du Travail, de l’Emploi et de la Sécurité sociale.
La CNAS et la CASNOS s’occupent de la gestion des prestations en espèces et en nature des assurances sociales, des maladies professionnelles, des accidents du travail et des prestations familiales alors que la CNR assure la gestion des pensions et allocations de retraite ainsi que les pensions et allocations des survivants. Dans chaque division administrative (wilaya), ces organismes ont une structure qui est appelée « Agence de wilaya ». Ce sont des annexes de la caisse nationale concernée.
Les personnes qui ont une activité professionnelle ou qui sont en formation professionnelle en Algérie sont obligatoirement assurées à la sécurité sociale, quelle que soit leur nationalité. Les cotisations sont de 9 % pour l’employé et de 25 % pour l’employeur. Ils contribuent tous deux notamment pour les assurances sociales (11,5 % et 1,5 % respectivement), les accidents du travail et les maladies professionnelles (1,25 % uniquement à la charge de l’employeur), la retraite (11 % et 6,75 %), l’assurance chômage (1 % et 0,5 %) et la retraite anticipée (0,25 % chacun).
Pour pouvoir bénéficier de prestations en espèces ou en nature au cours des six premiers mois, l’assuré doit avoir travaillé au moins 15 jours (ou 100 heures) pendant le trimestre précédant la date des soins ou 60 jours (ou 400 heures) pendant les 12 mois qui précèdent la date des soins.
Pour bénéficier des indemnités journalières après les six premiers mois, l’assuré doit avoir travaillé au moins 60 jours (ou 400 heures) pendant les 12 mois qui précèdent l’arrêt de travail ou au cours de 180 jours durant les 3 années précédant l’arrêt de travail.
Les prestations médicales qui sont couvertes par la CNAS sont les suivantes :
- les soins médicaux ;
- l’hospitalisation ;
- les soins chirurgicaux en ambulatoire ;
- les médicaments ;
- la lunetterie ;
- les analyses de laboratoires ;
- les prothèses ;
- les soins et les prothèses dentaires ;
- les transports sanitaires ;
- les cures thermales ;
- les prestations du planning familial.
Le remboursement des soins médicaux de la CNAS est de 80 % et les assurés qui ont une carte « Chifa » ainsi que leurs ayants droit peuvent bénéficier du système du tiers payant pour les produits pharmaceutiques conventionnés.
Outre les structures sur lesquelles repose le système de santé, il existe d’autres institutions dépendantes du ministère de la Santé. Il s’agit de l’Agence nationale de documentation de la santé (ANDS), de l’Agence nationale du sang (ANS), du Centre national de toxicologie (CNT), de l’école nationale de santé publique (ENSP), de l’Institut national pédagogique de formation paramédicale (INPFP), de l’Institut national de santé publique (INSP), de l’Institut Pasteur d’Algérie (IPA), de la Pharmacie centrale des hôpitaux (PCH), et des sociétés savantes et écoles paramédicales.
Les hôpitaux en Algérie
Dans le secteur public, on trouve 185 hôpitaux, 32 établissements hospitaliers et 13 CHU en Algérie. Dans le secteur privé, il existe une centaine de cliniques fonctionnelles. D’autres sont en construction et il y a également des projets en cours d’étude. À noter que la grande majorité des médecins parle couramment français aussi bien dans les hôpitaux publics que dans le secteur privé.
Le système hospitalier de l’Algérie est ancien et les infrastructures le montrent. Si l’on en a les moyens, il est fortement recommandé de se tourner vers le secteur privé. Le gouvernement fait des efforts en matière de santé et de nouveaux hôpitaux sont en cours de construction et en projet.
Les soins en Algérie
Compte tenu de la mauvaise répartition des effectifs depuis longtemps décriée dans les établissements de santé (un médecin pour 1 200 habitants et un pharmacien pour 8 000 habitants en moyenne), les praticiens sont amenés à orienter leurs patients vers des structures privées pour des activités d’exploration (biologiques et radiologiques) et pour l’hospitalisation. En effet, ces dernières s’avèrent être mieux équipées pour accueillir les malades nécessitant des soins plus poussés.
Les médecins et spécialistes se tournent vers le secteur privé, car il y a plus de moyens ainsi que des dispositifs et des structures plus modernes. Il suffit de consulter les journaux locaux ou de faire une rapide recherche sur internet pour constater le mécontentement de la population concernant la salubrité et la qualité des installations dans les établissements publics.
Une consultation chez un médecin généraliste en Algérie coute autour de 1 000 dinars (environ 7,50 euros au change actuel) et 1 500 chez un spécialiste, on peut ajouter 500 dinars de plus dans les grandes villes. La CNAS pense à renoncer au seuil des remboursements de frais médicaux qui est fixé à 3 000 dinars par trimestre.
Source: expat.com
Le Système de santé algérien : situation actuelle, financement, forces et faiblesses
Depuis l’indépendance, les principes d’équité et de solidarité fondent le système national de santé. L’Algérie a consacré, dans sa Constitution, le droit des citoyens à la protection de leur santé. Le développement du système national de santé, basé dès janvier 1974, sur la gratuité des soins pour tous les citoyens, dans les structures publiques de santé, a enregistré des progrès incontestables. Suite aux mutations que connaît le pays ces dernières années, celui ci est confronté à de multiples contraintes endogènes et exogènes (déstructurations) altérant son efficacité et ses performances avec inadaptation de: son organisation, de sa gestion, et des modalités de son financement
Au lendemain de l’indépendance, le pays disposait de moins de 500 médecins (dont 50% d’Algériens) pour couvrir les besoins de santé d’une population, estimée à 10,5 millions d’habitants. Les indicateurs sanitaires de la période considérée, se caractérisaient par: une mortalité infantile élevée, dépassant 180 pour mille, une espérance de vie qui n’atteignait pas 50 ans, et l’ampleur des maladies transmissibles qui, sévissant à l’état endémique, source d’une importante cause de décès et de handicaps.
1ère période 63-73 Face à cette situation, et en raison des ressources limitées, le ministère de la santé s’est alors fixé deux objectifs essentiels: La réduction des disparités en matière de répartition du corps médical (public et privé) afin de faciliter l’accès aux soins • instauration d’une mi-temps obligatoire dans le secteur public pour les praticiens installés à titre privé • mise en place d’équipes mobiles d’action sanitaire La lutte contre la mortalité et la morbidité, dues aux maladies transmissibles
Première période 63-73- Mise en œuvre de plusieurs programmes de santé destinés à protéger les catégories de population vulnérables, et à assurer la prévention des maladies prévalentes: Institution de la vaccination obligatoire de tous les enfants Déroulement avec succès de la campagne d’éradication du paludisme La production pharmaceutique, l’importation et la distribution de gros des médicaments, étaient assurées par des sociétés nationales (Pharmacie Centrale Algérienne -PCA) ; La distribution au détail était partagée entre les secteurs privé et public (agences de la PCA). Une commission nationale de la nomenclature crée en 1969, établissait la liste des médicaments nécessaires ; Le contrôle des produits pharmaceutiques était assuré par la PCA.
Deuxième période 74-82- Marquée par 3 faits majeurs: Instauration de la gratuité des soins (janvier 1974): généralisation de l’accessibilité de la pop aux services de santé Réforme des études médicales : amélioration qualité de l’enseignement , renforcement de l’encadrement entrainant augmentation du nombre de praticiens médicaux (toutes spécialités) Création du secteur sanitaire: pierre angulaire de l’organisation du SNS auquel ont été rattachées toutes les unités de soins de base, autrefois gérées par les communes ou le secteur parapublic Caractérisée par: Explosion démographique Retard pris dans le développement d’autres secteurs sociaux: (habitat, hydraulique, urbanisme…) Emergence de maladies transmissibles : zoonoses, MTH
Troisième période 82-92 12/03/2017 – Réalisation d’un grand nombre d’infrastructures sanitaires Création de 13 CHU chargés de soins, de formation et de recherche Recul de la mortalité (amélioration niveau de vie et programmes nationaux de santé: tuberculose, malnutrition, mortalité infantile, PEV…) Meilleure maîtrise de la fécondité Amorce d’une transition épidémiologique, marquée par une baisse notable de certaines maladies transmissibles De profonds bouleversements socio-économiques: Difficultés cycliques d’approvisionnement en produits pharmaceutiques et consommables Asphyxie financière du système public entrainant les réformes du système: • En 1986: privatisation de l’exercice médical (autorisation de s’installer, zoning) • En 1990: autorisation d’ouverture des cliniques privées.
Quatrième période 92-02 -12/03/2017 – Décennie marquée par une situation sécuritaire liée à un terrorisme particulièrement meurtrier et destructeur: Destruction de centaines de structures de santé, d’établissement scolaires, d’unités industrielles Marquée par l’initiation d’un processus d’adaptation à l’évolution socio-économique du pays: ▪ Ebauche de la mise en œuvre de la régionalisation sanitaire: • Intersectorialité et décentralisation • Coordination assurée par le conseil régional santé • Création des 05 observatoires de sante annexes de l’INSP ▪ Cadre juridique et réglementaire insuffisant Révision des statuts des établissements de santé ( CHU, EHS, SS) mise en place des conseils d’administration
Mise en place de structure de soutien à l’action du ministère: LNCPP: Laboratoire National Contrôle Produits Pharmaceutiques chargé du contrôle préalable de tout médicament avant sa mise sur le marché (1993) ; L’adoption des nouveaux statuts de l’Institut National de Santé Publique (INSP-1995) et de l’Institut Pasteur d’Algérie (IPA-1994) ; PCH: Pharmacie Centrale Hôpitaux chargée d’assurer l’approvisionnement des structures sanitaires publiques en produits pharmaceutiques (1994) ; ANS: Agence National Sang, chargée de l’élaboration de la politique nationale du sang (1995) ; ANDR: Agence Nationale de la Documentation de la Santé, chargée de développer la documentation l’information et la communication (1995) ; CNPV: Centre National Pharmaco- Vigilance, chargé de la surveillance des effets consécutifs à la mise à la consommation de médicaments et à l’utilisation de dispositifs médicaux (1998) ; CNT: Centre National Toxicologie ; chargé de l’étude et de l’évaluation de tout ce qui concerne les risques toxiques (1998) ; INPFPM: Institut National Pédagogique Formation Paramédicale; chargé de l’évaluation des enseignements et de la recherche appliquée à la formation paramédicale (1996). La mise en place du Conseil National de Déontologie Médicale (1998).
Mise en application de l’activité complémentaire pour les praticiens de santé publique et les hospitalo universitaires Redynamisation des actions en matière de programme de santé et de population Redéfinition de la politique du médicament en matière d’importation, d’enregistrement, de contrôle et de distribution des produits pharmaceutiques : Levée du monopole de l’Etat sur les importations, la production et la distribution en gros des produits pharmaceutiques Initiation d’une politique de réforme hospitalière qui a pour objectifs: Planifier et organiser l’offre de soins Humaniser et sécuriser les prestations de soins Moderniser les établissements et requalifier les services de soins Permettre un meilleur accès au secteur public hospitalier
En accompagnement à cette réforme et en tenant compte de la nécessité de prendre en charge la double transition démographique et épidémiologique: Vaste programme de développement basé sur les principes de densification et de proximité à l’effet de rapprocher les soins de base et spéciale du citoyen Nouvelle organisation sanitaire a été promulguée en Mai 2007 et mise en place en janvier 2008 portant séparation des établissements hospitaliers de ceux assurant les soins de santé de base
Mise en application de la nouvelle organisation sanitaire remplaçant le secteur sanitaire par deux types d’établissements: EPH: Etablissement Public Hospitalier EPSP: Etablissement Public de Sante de Proximité qui regroupe l’ensemble des structures extra hospitalières : (polycliniques et salles de soins) Intense effort d’investissement de l’Etat pour élargir et renforcer le réseau des infrastructures de santé
Situation actuelle:
Période 2002-2014 12/03/2017 15 Malgré les efforts déployés et les résultats obtenus, le système national de santé demeure confronté à de multiples contraintes, tant en matière d’organisation et de fonctionnement, que dans la prise en charge des problèmes de santé: Investissements très important avec multiplication par 4 des budgets des établissements Enregistrement des résultats appréciables et des avancées remarquables Insatisfaction latente et persistante avec mécontentement des usagers, des professionnels de santé et de l’Etat: • L’insatisfaction du citoyen porte sur le système de soins, dans son organisation , sa qualité et son efficience • Les professionnels portent un œil critique sur le SNS et son adaptabilité aux mutations démographique, épidémiologique et socio-économique du pays • L’état relève , en plus des disparités, des iniquités dans la couverture sanitaire nationale ainsi que des couts de santé élevés.
Période 2002-2014-Absence de cohérence du SNS: • Le secteur parapublic s’est quasi effondré sous les difficultés économiques vécues par un grand nombre d’entreprises nationales • Le secteur privé peine à trouver sa place et à tendance à se concentrer dans les grands centres urbains du pays, dès lors qu’il se nourrit en grande partie dans son fonctionnement des ressources humaines publiques • Le secteur public connait encore des difficultés d’adaptabilité à la nouvelle situation épidémiologique et manque de rationalité et de flexibilité pour offrir aux citoyens des soins accessibles , de qualité et de moindre coût
Phase de transition épidémiologique : Persistance des maladies transmissibles, dites maladies de la pauvreté, caractéristiques des PVD (maladies infectieuses de l’enfant, tuberculose, maladies à transmission hydrique, zoonoses) Emergence des maladies non transmissibles, dites maladies de l’opulence prédominantes dans les pays développés (cancers, diabète, affections cardio- vasculaires, rénales, neurologiques et respiratoires chroniques, santé mentale, accidents) Prise en charge médicale lourde et onéreuse s’accentuant avec le vieillissement de la population.
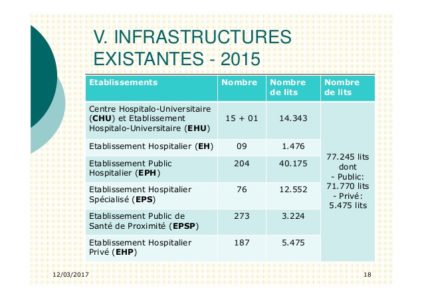
Infrastructures existantes
Période 2015- 12/03/2017
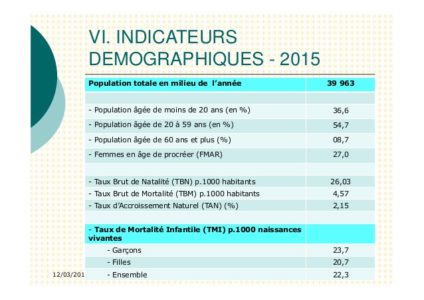
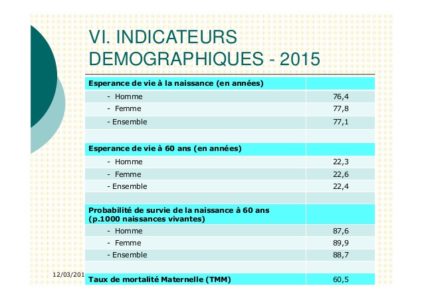
Indicateurs démographiques
Période : 2015 -12/03/2017 19
Indicateurs couverture sanitaire
Période : 2015- 12/03/2017 21

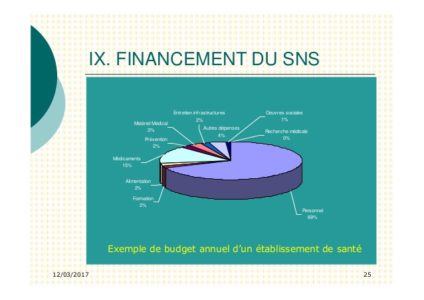
Coût du SNS
Période :12/03/2017

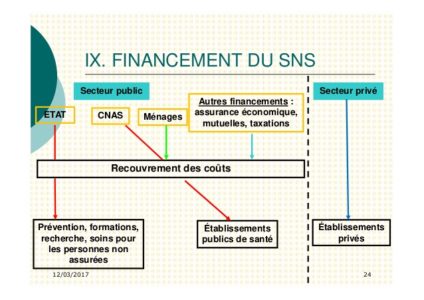
Financement SNS
Période : 12/03/2017

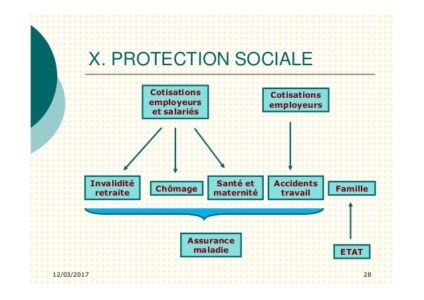
Protection sociale
Période: 12/03/2017
Le système de santé couvre tous les salariés et leurs ayant droit, les chômeurs, les personnes handicapées, etc. et prend en charge 80 % des dépenses médicales Pour la maternité, les soins sont remboursés à 100 % et la prise en charge des frais hospitaliers est limitée à 8 jours Les plus démunis sont pris en charge à 100 % par l’Etat Moins de 80 % des Algériens sont assurés contre les risques maladie, vieillesse, accident du travail et chômage

Points forts du SNS
Période: 12/03/2017

Les points faibles du SNS
Période : 12/03/2017


Conclusion :
Le système national de santé assure une couverture satisfaisante de la population mais pose des problèmes d’organisation, de gestion et de coût à cause notamment des fortes disparités régionales en matière de santé, et des problèmes économiques Certes les hôpitaux sont publics mais certains sont encore démunis de personnel médical (spécialistes) et surtout paramédical ; et les cliniques privées très équipées, donnent accès seulement à une classe privilégiée d’algériens.
Source: https://es.slideshare.net/aaitmohand/le-systeme-de-sante-algrien